BSCKI Nguyễn Thanh Hùng dịch
Quay lại mục lục
TỔNG HỢP KHUYẾN CÁO
CHƯƠNG 1: ĐỊNH NGHĨA VÀ PHÂN LOẠI CKD
1.1. ĐỊNH NGHĨA CKD
1.1.1. CKD được định nghĩa là các bất thường về cấu trúc hoặc chức năng, xuất hiện trên 3 tháng, với các tác động đến sức khỏe (không phân độ)
Tiêu chuẩn CKD (một trong các bất thường sau đây xuất hiện trên 3 tháng)
| Các dấu hiệu tổn thương thận | Albumin niệu (AER>= 30 mg/24h; ACR>=30mg/g [3mg/mmol] |
| Bất thường cặn niệu | |
| Bất thường điện giải và các bất thường khác do rối loạn ống thận | |
| Các bất thường phát hiện trong tiền sử | |
| Bất thường về cấu trúc phát hiện bằng hình nhr | |
| Tiền sử ghép thận | |
| Giảm GFR | GFR <60 ml/phút/1.73m2 |
| AER: tốc độ bài tiết albumin; ACR: tỷ lệ albumin – creatinin; GFR: mức lọc cầu thận | |
1.2. GIAI ĐOẠN CKD
1.2.1. Chúng tôi khuyến cáo rằng CKD được phân loại dựa trên nguyên nhân, GFR, albumin niệu (CGA) (1B)
1.2.2. Dấu hiệu ảnh hưởng của CKD dựa trên sự xuất hiện hay không xuất hiện của bệnh toàn thân và vị trí bên trong thận của các quan sát được hoặc được cho là tìm thấy bệnh lý – giải phẫu (không phân độ)
1.2.3. Phân loại theo GFR như sau (không phân độ):
| Phân loại GFR trong CKD | ||
| Giai đoạn MLCT | GFR (ml/phút/1.73m2) | Thuật ngữ |
| G1 | ≥90 | Bình thường hoặc cao |
| G2 | 60-89 | Giảm nhẹ* |
| G3a | 45-59 | Giảm nhẹ đến trung bình |
| G3b | 30-44 | Giảm trung bình đến nặng |
| G4 | 15-29 | Giảm nặng |
| G5 | <15 | Suy thận |
| Viết tắt: CKD: Bệnh thận mạn; GFR: Mức lọc cầu thận
* Liên quan với người trẻ tuổi Khi không có bằng chứng tổn thương tận, cả G1 và G2 đều không đáp ứng tiêu chí CKD |
||
1.2.4. Phân loại albumin niệu như sau (không phân độ):
| Phân loại Albumin niệu trong CKD | ||||
| Mức độ | AER
(mg/24 giờ) |
ACR
(cân bằng xấp xỉ) |
Thuật ngữ | |
| (mg/mol) | (mg/g) | |||
| A1 | <30 | <3 | <30 | Bình thường hoặc tăng nhẹ |
| A2 | 30-300 | 3-30 | 30-300 | Tăng trung bình* |
| A3 | >300 | >30 | >300 | Tăng nặng** |
| Việt tắt: AER: tốc độ đào thải albumin niệu; ACR: tỷ lệ albumin/creatinin niệu; CKD: bệnh thận mạn
* Liên quan đến mức độ người lớn trẻ tuổi ** Bao gồm hội chứng thận hư (đào thải albumin niệu thường > 2200 mg/24 giờ [ACR >2220 mg/g; >220 mg/mmol) |
||||
1.3. TIÊN LƯỢNG CKD
1.3.1. Ở người CKD, sử dụng ước đoán nguy cơ biến chứng gần và xa để cho các hướng dẫn quyết định cho xét nghiệm và điều trị biến chứng CKD (không phân độ)
1.3.2. Trong quần thể CKD, nhóm GFR và albumin niệu với nguy cơ tương quan cho kết quả CKD trong các loại nguy cơ (không phân độ)
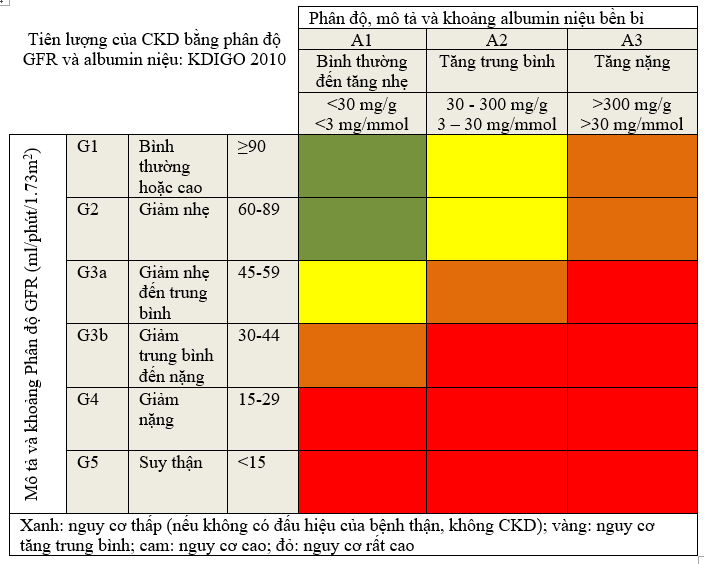
1.4. ĐÁNH GIÁ CKD
1.4.1. Đánh giá mạn tính
1.4.1.1. Ở người cơ GFR dưới 60 ml/phút/1.73m2 (G3a – G5) hoặc dấu hiệu tổn thương thận, xem lại tiền sử và các xét nghiệm trước đó để xác định thời gian mắc bệnh thận
– Nếu thời gian trên 3 tháng, CKD được xác định. Theo khuyến cáo của CKD
– Nếu thời gian chưa đến 3 tháng, hoặc không xác định mốc thời gian. Bệnh nhân có thể có CKD hoặc bệnh thận cấp (bao gồm AKI) hoặc tất cả các test được làm nhắc lại.
1.4.2. Đánh giá nguyên nhân
1.4.2.1. Đánh giá lâm sàng, bao gồm tiền sử bản thân, gia đình, yếu tố xã hội và môi trường, thuốc, các kiểm tra sinh lý, các kết quả xét nghiệm và các chẩn đoán bệnh để xác định nguyên nhân của bệnh thận(không phân độ)
1.4.3. Đánh giá GFR
1.4.3.1. Chúng tôi khuyến cáo sử dụng creatinin huyết thanh và công thức ước tính GFR cho đánh giá ban đầu (1A)
1.4.3.2. Chúng tôi đề nghị sử dụng thêm các xét nghiệm (như cystatin C hoặc đo độ thanh thải) cho sự xác nhận xét nghiệm trong trường hợp đặc biệt khi eGFR dựa trên creatinin niệu ít chính xác (2B)
1.4.3.3. Chúng tôi khuyến cáo rằng các nhà lâm sàng (1B):
– Sử dụng công thức ước tính GFR để lấy được GFR từ creatinin huyết thanh hơn là chỉ dựa trên creatinin huyết thanh.
– Hiểu rằng tình trạng lâm sàng trong eGFR là ít chính xác
1.4.3.4. Chúng tôi khuyến cáo rằng các xét nghiệm lâm sàng nên (1B):
– Đo creatinin huyết thanh sử dụng xét nghiệm đặc hiệu với sự theo dõi hiệu chuẩn so sánh với các tiêu chuẩn quốc tế và đối chiếu tối thiểu so sánh với phương pháp IDMS
– Báo cáo eGFRcreat trong sự thêm vào nồng độ creatinin máu ở người lớn và các công thức đặc biệt được sử dụng bất cứ khi nào báo cáo eGFRcreat
– Báo cáo eGFRcreat ở người lớn sử dụng công thức 2009 CKD-EPI creatinin. Một sự thay thế công thức ước tính GFR dựa trên creatinin máu là thích hợp nếu đã được chỉ ra cải thiện độ chính xác của ước tính GFR so với công thức 2009 CKD-EPI creatinin
Khi báo cáo creatinin huyết thanh:
– Chúng tôi khuyến cáo rằng nồng độ creatinin huyết thanh được báo cáo và làm tròn đến số nguyên gần nhất khi trình bầy như đơn vị chuẩn quốc tế (mcmol/L) và làm tròn đến gần đến bách phân của một số nguyên khi trình bầy ở đơn vị chuyển đổi (mg/dL).
Khi báo cáo eGFRcreat
– Chúng tôi khuyến cáo rằng eGFRcreat nên được báo cáo và làm tròn đến số nguyên gần nhất và liên quan đến diện tích da cơ thể của 1.73m2 ở người lớn sử dụng đơn vị ml/phút/1.73m2
– Chúng tôi khuyến cáo mức độ eGFRcreat thấp hơn 60 ml/phút/1.73m2 nên được báo cáo là “giảm”
1.4.3.5. Chúng tôi đề nghị đo cystatin ở người lớn với eGFRcreat 45–59 ml/min/1.73 m2 ở những người không có dấu hiệu rõ ràng của tổn thương thận nếu xác định CKD được yêu cầu (2C)
– Nếu eGFRcys/eGFRcreat-cys là dưới 60 ml/min/1.73 m2,chẩn đoán CKD được xác định
– Nếu eGFRcys/eGFRcreat-cys là trên 60 ml/min/1.73 m2, chẩn đoán không được xác định
1.4.3.6. Nếu đo cystatin C, chúng tôi đề nghị các các cán bộ y tế (2C):
– Sử dụng công thức ước tính GFR để nhận được GFR hơn là chỉ sử dụng nồng độ cystatin C huyết thanh đơn độc.
– Hiểu biết các thiết lập lâm sàng trong đó eGFRcys và eGFRcreat-cys là ít chính xác
1.4.3.7. Chúng tôi khuyến cáo các xét nghiệm lâm sàng đo cystatin C nên (1B):
– Đo cystatin C huyết thanh sử dụng xét nghiệm với sự theo dõi hiệu chuẩn so sánh với các tiêu chuẩn quốc tế
– Báo cáo eGFR từ cystatin C huyết thanh trong sự thêm vào nồng độ cystatin C ở người lớn và các công thức đặc biệt được sử dụng bất cứ khi nào báo cáo eGFRcys và eGFRcreat-cys
– Báo cáo eGFRcys và eGFRcreat-cys ở người lớn sử dụng công thức 2012 CKD-EPI creatinin – cystatin C, tương ứng, hoặc công thức ước tính GFR creatinin – cystatin C thay thế nếu đã được chỉ ra cải thiện độ chính xác của ước tính GFR so với công thức 2012 CKD-EPI cystatin C và 2012 CKD-EPI creatinin – cystatin C
Khi báo cáo cystatin C huyết thanh:
– Chúng tôi khuyến cáo báo cáo nồng độ cystatin C huyết thanh được làm tròn đến phần bách phân số nguyên gần nhất khi trình bầy đơn vị chuyển đổi (mg/dL)
Khi báo cáo eGFRcys và eGFRcreat-cys
– Chúng tôi khuyến cáo rằng eGFRcys và eGFRcreat-cys được báo cáo và làm tròn đến số nguyên gần nhân và liên quan đến diện tích da cơ thể của 1.73m2 ở người lớn sử dụng đơn vị ml/phút/1.73m2
– Chúng tôi khuyến cáo mức độ eGFRcys và eGFRcreat-cys thấp hơn 60 ml/phút/1.73m2 nên được báo cáo là “giảm”
1.4.3.8. Chúng tôi đề nghị rằng đo GFR sử dụng marker loạc ngoại sinh dưới các trường hợp khi cần độ chính xác cao của GFR để quyết định điều trị (2B).
1.4.4. Đánh giá albumin niệu
1.4.4.1. Chúng tôi đề nghị sử dụng theo dõi đo xét nghiệm protein niệu ban đầu (trong sự giảm dần theo thứ tự, trong toàn bộ các trường hợp mẫu nước tiểu buổi sáng là ưu tiên) (2B):
1. ACR: tỷ lẹ albumin/creatinin niệu
2. PCR: tỷ lệ protein/creatinin niệu
3. Que thử phân tích nước tiểu cho protein toàn phần với đọc tự động
4. Que thử phân tích nước tiểu cho protein toàn phần với đọc thủ công
1.4.4.2. Chúng tôi khuyến cáo các xét nghiệm lâm sàng báo cáo ACR và PCR trong mẫu nước tiểu bất kỳ thâm nồng độ albumin hoặc protein niệu hơn là nồng độ đơn độc (1B).
1.4.4.2.1. Thuật ngữ microalbumin niệu không nên sử dụng lâu (không phân độ)
1.4.4.3. Các nhà lâm sàng cần hiểu rằng giải thích ảnh hưởng của đo albumin niệu và thứ tự xác định xét nghiệm như đã chỉ đinh (không phân độ)
– Xác định que thử albumin và protein niệu niệu dương tính bằng xét nghiệm định lượng và và bày tỏ như tỷ lệ bất cứ nơi ào có thể
– Xác định ACR trên 30 mg/g trên một mẫu xét nghiệm bất kỳ với một mẫu nước tiểu buổi sáng
– Nếu ước tính chính xác hơn của albumin niệu hoặc protein niệu được yêu cầu, đo tốc độ đào thải albumin hoặc tốc độ đào thải protein trong một mẫu bước tiểu theo thời gian.
1.4.4.4. Nếu nghi ngờ không có protein niệu, sử dụng xét nghiệm đặc iệt (ví dụ a1-microglobulin, chuỗi nặng hoặc nhẹ đơn dòng, ở một số nước gọi là protein Ben Jones)
CHƯƠNG 2: ĐỊNH NGHĨA, NHẬN BIẾT, VÀ TIÊN LƯỢNG TIẾN TRIỂN CỦA CKD
2.1. Định nghĩa và nhận biết tiến triển CKD
2.1.1. Đánh giá GFR và albumin niệu ở mức độ ít nhất 1 lần 1 năm ở người có CKD. Đánh giá GFR và albumin niệu thường xuyên hơn cho người có nguy cơ tiến triển bệnh thận mạn cao hơn, và/hoặc để đánh giá hiệu quả điều trị (xem hình dưới (không phân loại).
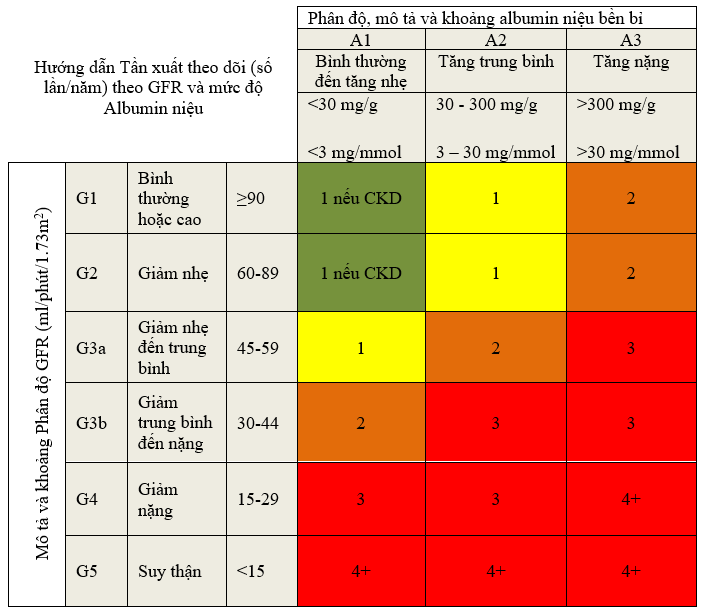
2.1.2. Sự thay đổi nhỏ của GFR là phổ biến, và không cần thiết biểu hiện của tiến triển (không phân loại)
2.1.3. Định nghĩa tiến triển CKD dựa trên một trong các yếu tố sau (không phân độ):
– Giảm GFR. Mức độ giảm eGFR được định nghĩa là giảm GFR 25% hoặc lớn hơn so với eGFR ban đầu
– Tiến triển nhanh được định nghĩa như là giảm nhiều hơn 5 mL/phút/1.73m2/năm
– Độ tin cậy trong đánh giá tiến triển tăng lên với tăng số đo creatinin máu và thời gian theo dõi.
2.1.4 Ở người tiến triển CKD, như xác định trong khuyến cáo 2,1,3, xem lại các điều trị gần đây, kiểm tra các nguyên nhân của tiến triển, chú ý đến các nguyên nhân đặc hiệu (không phân độ)
2.2. Tiên lượng tiến triển
2.2.1. Xác định các yếu tố liên quan đến tiến triển bệnh thận mạn để chẩn đoán. Bao gồm nguyên nhân CKD, mức độ GFR, mức độ albumin niệu, tuổi, giới, chủng tộc, tăng cao BP, tăng đường máu, rối loạn mỡ máu, hút thuốc lá, béo phì, tiền sử bệnh tim mạch, liên tục phơi nhiễm với thuốc độc cho thận, và các nguyên nhân khác (không phân độ)
CHƯƠNG 3: ĐIỀU TRỊ TIẾN TRIỂN VÀ BIẾN CHỨNG CKD
3.1. PHÒNG NGỪA TIẾN TRIỂN BỆNH CKD
BP và RAAS
3.1.1. Huyết áp mục tiêu cá
