NGHIÊN CỨU ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG VÀ TỶ LỆ CƯỜNG CẬN GIÁP Ở BỆNH NHÂN SUY THẬN MẠN LỌC MÁU CHU KỲ TẠI BỆNH VIỆN HỮU NGHỊ VIỆT TIỆP HẢI PHÒNG
Bùi Thị Thu Hằng, Pham Thị Thùy Dương, Vũ Thị Thùy Trâm
TÓM TẮT
Mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm sàng và tỷ lệ cường cận giáp ở bệnh nhân suy thận mạn lọc máu chu kỳ tại bệnh viện Hữu nghị Việt Tiệp Hải Phòng năm 2020 – 2021.
Đối tượng và phương pháp nghiên cứu: Mô tả cắt ngang tiến cứu 159 BN STM giai đoạn cuối LMCK từ tháng 12/2020 đến tháng 8/2021 tại khoa Thận nhân tạo – Bệnh viện Hữu nghị Việt Tiệp Hải Phòng.
Kết quả: 1.1.Đặc điểm lâm sàng: Triệu chứng lâm sàng của tình trạng cường cận giáp là: chuột rút 56,60%, đau xương 54,71%, ngứa da 50,31%, đau khớp 41,50%, gãy xương 8,81%, biến dạng xương 3,14% và Calciphylaxis 0,63%.
1.2. Đặc điểm cận lâm sàng:
– Số lượng Hồng cầu, Hemoglobin trung bình là: 3,07 ± 0,57 T/l và 93,49 ± 16,48 g/L. Ferritin huyết thanh ở nhóm LMCK ≥ 5 năm là 772,43 ± 772,13 ng/L, nhóm LMCK < 5 năm là 443,95 ± 394,13 ng/L (p < 0,05). Beta 2 – microglobulin ở nhóm LMCK ≥ 5 năm là 26,21 ± 1,50 mg/L, nhóm LMCK < 5 năm là 23,54 ± 2,03 mg/L (p < 0,05).
– Tỷ lệ nồng độ Ca, P, CaxP ở ngưỡng bình thường là 44,03%, 28,30%, 54,09%.
1.3. Tỷ lệ cường cận giáp thứ phát ở đối tượng nghiên cứu:
– Tỉ lệ cường cận giáp thứ phát là 61,01%, nhóm LMCK ≥ 5 năm là 74,74%, nhóm LMCK < 5 năm là 40,63% (p < 0,05).
– Nồng độ PTH trung bình là 71,36 ± 77,79 pmol/l, LMCK ≥ 5 năm có nồng độ PTH là 95,03 ± 90,33 pmol/L cao hơn nhóm LMCK < 5 năm là 35,56, ± 33,21 pmol/L (p < 0,05).
Kết luận: Tỷ lệ cường cận giáp trạng thứ phát gặp khá cao ở bệnh nhân lọc máu chu kỳ, đặc biệt ở bệnh nhân lọc máu lâu năm. Các triệu chứng lâm sàng calciphylaxis và biến dạng xương khá điển hình ở bệnh nhân cường cận giáp trạng thứ phát.
Từ khóa: Suy thận mạn, cường cận giáp trạng thứ phát, lọc máu chu kỳ.
SUMMARY
Objective: Describe the clinical and paraclinical and the rate of hyperparathyroidism in patients with chronic renal failure on dialysis at Viet Tiep Friendship Hospital in Hai Phong in 2020 – 2021.
Patient and methods: Prospective cross-sectional description of 159 patients dialysis from December 2020 to August 2021 at the Hemodialysis Department – Viet Tiep Friendship Hospital, Hai Phong.
Results: 1.1. Clinical: Clinical symptoms of hyperparathyroidism are: cramps 56.60%, bone pain 54.71%, itchy skin 50.31%, joint pain 41.50%, fractures 8.81%, bone deformities 3.14% and Calciphylaxis 0.63%.
1.2. Paraclinical:
– The average number of red blood cells and hemoglobin is: 3.07 ± 0.57 T/l and 93.49 ± 16.48 g/L. Serum ferritin group dialysis ≥ 5 years was 772.43 ± 772.13 ng/L, group dialysis < 5 years was 443.95 ± 394.13 ng/L (p < 0.05). Beta 2 – microglobulin group dialysis ≥ 5 years was 26.21 ± 1.50 mg/L, group dialysis < 5 years was 23.54 ± 2.03 mg/L (p < 0.05).
– The rate of Ca, P, CaxP concentrations in the normal range is 44.03%, 28.30%, 54.09%.
1.3. Rate of secondary hyperparathyroidism in study subjects:
– The rate of secondary hyperparathyroidism is 61.01%, group dialysis ≥ 5 years is 74.74 group dialysis < 5 years is 40.63% (p < 0.05).
– The average PTH concentration is 71.36 ± 77.79 pmol/l, group dialysis ≥ 5 years has a PTH concentration of 95.03 ± 90.33 pmol/L higher than group dialysis < 5 years at 35.56, ± 33.21 pmol/L (p < 0.05).
Conclusion: The rate of secondary hyperparathyroidism is quite high in patients in dialysis, especially patients on long-term dialysis. Symptoms of calciphylaxis and bone deformities are quite typical in patients with secondary hyperparathyroidism.
Keywords: Chronic renal failure, secondary hyperparathyroidism, dialysis.
ĐẶT VẤN ĐỀ
Cường cận giáp trạng thứ phát (CCGTTP) là một biến chứng hay gặp ở bệnh nhân (BN) suy thận mạn lọc máu chu kỳ, đặc biệt là những BN lọc máu nhiều năm Nguyên nhân do các rối loạn chuyển hóa Calci – Phospho (Ca – P) từ đó gây nên một loạt cơ chế gây quá sản tế bào tuyến cận giáp. Cường cận giáp trạng thứ phát dẫn đến lắng đọng Calci ngoài xương, đặc biệt Calci hóa mạch máu như mạch vành gây hẹp mạch vành dẫn đến suy vành, nhồi máu cơ tim gây biến chứng tim mạch, là nguyên nhân tử vong hàng đầu ở nhóm BN này. Ngoài ra cường cận giáp còn gây loạn dưỡng xương, đau xương, đau khớp, gẫy xương bệnh lý, loét da do lắng đọng Calci (Calciphylaxis), ảnh hưởng lớn đến chất lượng sống của BN lọc máu.
Trên thế giới đã có một số nghiên cứu về cường giáp trạng thứ phát thông qua đánh giá các chỉ số Calci, Phospho, Parathyroid hormon (PTH) do suy thận mạn và đặc biệt trên đối tượng BN lọc máu chu kỳ (BN LMCK), từ đó đưa ra các phương hướng điều trị. Tại Việt Nam, nghiên cứu về cường cận giáp trên nhóm BN này chưa nhiều và chưa hệ thống. Do vậy, chúng tôi đặt vấn đề :
“ Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và tỷ lệ cường cận giáp ở bệnh nhân suy thận mạn lọc máu chu kỳ tại bệnh viện Hữu nghị Việt Tiệp Hải Phòng” với mục tiêu sau: Mô tả đặc điểm lâm sàng, cận lâm sàng và tỷ lệ cường cận giáp ở bệnh nhân suy thận mạn lọc máu chu kỳ tại bệnh viện Hữu nghị Việt Tiệp Hải Phòng năm 2020 – 2021.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu: 159 BN STM giai đoạn cuối LMCK từ tháng 12/2020 đến tháng 8/2021 tại khoa Thận nhân tạo – Bệnh viện Hữu nghị Việt Tiệp Hải Phòng.
Tiêu chuẩn chọn BN: (1) Tất cả BN LMCK ≥ 12 tháng, ≥ 18 tuổi, tại bệnh viện Hữu Nghị Việt Tiệp, 3 lần/tuần, 4h/lần, có chế độ lọc máu như nhau, sử dụng cùng một loại màng lọc. (2) Đủ dữ liệu nghiên cứu theo mẫu bệnh án nghiên cứu.
Tiêu chuẩn loại trừ: Bệnh nhân STM LMCK < 3 lần/tuần, < 12 tháng, < 18 tuổi và/hoặc không điều trị phối hợp, có bệnh lý ác tính (u lympho Hodgkin, u lympho non Hodgkin, Kahler…), bệnh mạn tính khác (tuyến giáp, viêm khớp dạng thấp), nhiễm HIV, đang có viêm nhiễm cấp tính, sử dụng corticoid kéo dài, BN không đồng ý tham gia nghiên cứu..
2.2. Phương pháp nghiên cứu: nghiên cứu hồi cứu
Xử lý số liệu bằng phần mềm thống kê y học SPSS 22.0 So sánh giá trị trung bình của 2 nhóm độc lập bằng test T – student. Sử dụng phép kiểm Student (T– test), ANOVA một chiều để so sánh 2 hay nhiều hơn hơn trung bình của các nhóm độc lập có phân phối chuẩn.
III. KẾT QUẢ NGHIÊN CỨU
3.1.Đặc điểm chung của đối tượng nghiên cứu
3.1.1.Phân bố theo giới
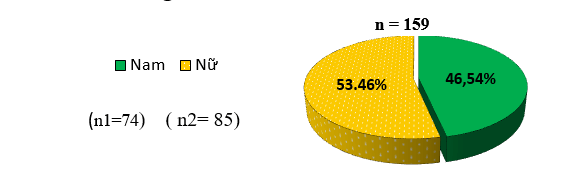
Hình 3. 1: Phân bố giới nam , nữ.
– Đối tượng nghiên cứu có tỷ lệ BN nam là 46,54%, tỷ lệ BN nữ là 53,46 %, không có sự khác biệt giữa hai giới nam và nữ.
3.1.2.Phân bố theo nhóm tuổi
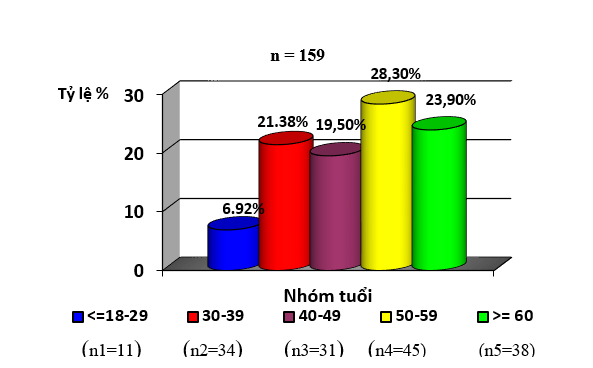
Hình 3. 2: Phân bố theo nhóm tuổi ở đối tượng nghiên cứu
– Đối tượng nghiên cứu có tuổi trung bình là 52,58 ± 13,62, tuổi nhỏ nhất là 23 tuổi, cao tuổi nhất là 80 tuổi.
– Các BN trong nhóm 50 – 59 tuổi là chủ yếu chiếm 28,30 %.
3.1.3.Phân bố theo số năm lọc máu

Hình 3. 3: Phân bố theo năm lọc máu.
– BN có thời gian LMCK trung bình là 6,44 ± 4,02 năm. Trong nhóm nghiên cứu có 1 BN LMCK 1 năm và 2 BN 18 năm.
– Tỷ lệ BN LMCK ˂ 5 năm là 40,25 % thấp hơn nhóm BN LMCK ≥ 5 năm là 59,75 % và sự khác biệt không có ý nghĩa thống kê (p > 0,05).
3.2.Đặc điểm lâm sàng ở đối tượng nghiên cứu
3.2.1.Chỉ số huyết áp
Bảng 3. 1. Chỉ số huyết áp
| Số năm LM
Huyết áp |
Chung
(n = 159) |
LMCK < 5 năm
(n = 64) |
LMCK ≥ 5 năm
(n = 95) |
p | |||
| n | % | n | % | n | % | ||
| Bình thường | 43 | 27,04 | 18 | 28,12 | 25 | 26,32 | > 0,05 |
| THA | 116 | 72,96 | 46 | 71,88 | 70 | 73,68 | |
| Tổng | 159 | 100 | 64 | 100 | 95 | 100 | |
| HATT (mmHg) | 140,21 ± 21,02 | 143,31 ± 23,66 | 138,01 ± 18,92 | > 0,05 | |||
| HATTr (mmHg) | 80,83 ± 10,94 | 82,72 ± 11,37 | 79,53 ± 10,61 | ||||
| HATB (mmHg) | 100,61 ± 13,65 | 102,94 ± 14,87 | 99,03 ± 12,59 | ||||
– Phần lớn BN LMCK có THA chiếm 72,96%.
– Không có sự khác biệt về giá trị trung bình HATT, HATTr, HATB giữa 2 nhóm lọc máu (p > 0,05).
3.2.2.Triệu chứng phù và thiếu máu
Bảng 3. 2. Triệu chứng thiếu máu và phù
| Số năm LM
TC Lâm sàng (n = 159) |
LM CK< 5 năm
(n = 64) |
LMCK ≥ 5 năm
(n = 95) |
Tổng
(n= 159) |
p | |||
| Có | Không | Có | Không | Có | Không | ||
| Phù | 13
20,31% |
51
79,68% |
13
13,68% |
82
86,32% |
26
16,35% |
133
83,65% |
> 0,05 |
| Thiếu máu | 53
82,81% |
11
17,18% |
76
80,00% |
19
20,0% |
129
81,13% |
30
18,87% |
>0,05 |
– Trong nhóm LMCK < 5 năm có 20,31% BN phù, nhiều hơn nhóm LMCK ≥ 5 năm 13,68%, sự khác biệt không có ý nghĩa thống kê (p > 0,05).
– Triệu chứng thiếu máu là chủ yếu trong nhóm đối tượng nghiên cứu chiếm 81,13%. Không có sự khác biệt giữa 2 nhóm lọc máu theo 5 năm về tình trạng thiếu máu (p >0,05).
3.2.3.Triệu cứng lâm sàng cường cận giáp trạng thứ phát ở đối tượng nghiên cứu
Bảng 3. 3. Triệu chứng lâm sàng cường cận giáp thứ phát ở đối tượng nghiên cứu phân theo số năm lọc máu
– Nhìn chung các triệu chứng của CCGTP gặp nhiều hơn ở nhóm LMCK ≥ 5 năm so với nhóm LMCK ˂ 5 năm. Sự khác biệt không có ý nghĩa (p > 0,05).
– Điểm đặc biệt: Biến dạng xương và Calciphylasix trong nhóm nghiên cứu chỉ gặp ở nhóm LMCK ≥ 5 năm, đó là 5 BN biến dạng xương và 1 BN bị hoại tử da do Calci gây nên Calciphylasix.
– Gãy xương gặp chủ yếu ở BN lọc máu lâu năm hơn.
– Ngứa da và đau xương và chuột rút đều không có sự khác biệt về 2 nhóm phân loại theo 5 năm, p > 0,05.
3.3. Đặc điểm cận lâm sàng ở đối tượng nghiên cứu
3.3.1.Các chỉ số HC, Hb và sắt huyết thanh ở đối tượng nghiên cứu theo số năm lọc máu
Bảng 3. 4. Chỉ số đánh giá tình trạng thiếu máu.
| Số năm LM
Chỉ số |
LMCK< 5 năm
(n = 64) ± SD |
LMCK ≥ 5 năm
(n = 95) ± SD |
Chung
(n = 159) ± SD |
p |
| HC (T/L) | 3,07 ± 0,52 | 3,09 ± 0,61 | 3,07 ± 0,57 | > 0,05 |
| Hb (g/L) | 94,48 ± 15,44 | 92,82 ± 17,20 | 93,49 ± 16,48 | > 0,05 |
| Sắt (µmol/L) | 10,45 ± 5,26 | 11,57 ± 10,71 | 11,12 ± 8,92 | > 0,05 |
| Ferritin(ng/L) | 443,95 ± 394,13 | 772,43 ± 772,13 | 610,35 ± 659,85 | < 0,05 |
| Transferin(µg/ml) | 1,64 ± 0,34 | 1,61 ± 0,39 | 1,63 ± 0,37 | > 0,05 |
| TSAT (%) | 28,63 ± 19,04 | 32,61 ± 33,87 | 31,01 ± 28,82 | > 0,05 |
– Số lượng HC ở BN LMCK chỉ đạt khoảng 3,07 ± 0,57 T/L . Cả hai chỉ số HC và Hb đều không có sự khác biệt giữa hai nhóm LMCK ≥ 5 năm và LMCK ˂ 5 năm.
– Nồng độ Ferritin nhóm LMCK ≥ 5 năm cao hơn nhóm LMCK˂ 5 năm và sự khác biệt có ý nghĩa thống kê (p < 0,05). Transferin và TSAT giữa hai nhóm LMCK không có sự khác biệt.
3.3.2.Một số thông số sinh hóa cơ bản ở đối tượng nghiên cứu
Bảng 3. 5. Chỉ số sinh hóa máu.
| Năm LM
Chỉ số |
LM CK< 5 năm
(n = 64) ± SD |
LMCK ≥ 5 năm
(n = 95) ± SD |
Chung
(n = 159) ± SD |
p |
| Urê (mmol/L) | 25,57 ± 6,56 | 26,31 ± 6,77 | 26,01 ± 6,67 | > 0,05 |
| Creatinin (µmol/L) | 912,53 ± 232,38 | 899,89 ± 175,41 | 904,98 ± 199,69 | > 0,05 |
| A.uric (mmol/L) | 468,03 ± 95,38 | 481,95 ± 107,73 | 476,35 ± 102,85 | > 0,05 |
| Protein TP (g/L) | 67,01 ± 6,61 | 66,93 ± 4,83 | 66,96 ± 5,59 | > 0,05 |
| Abumin máu (g/L) | 37,19 ± 3,47 | 36,61 ± 3,31 | 36,80 ± 3,37 | < 0,05 |
| Cholesterol (mmol/L) | 4,06 ± 0,94 | 4,05 ± 0,97 | 4,06 ± 0,96 | > 0,05 |
| Triglycerid (mmol/L) | 1,88 ± 1,70 | 1,67 ± 1,06 | 1,75 ± 1,35 | > 0,05 |
| HDL – C (mmol/L) | 1,08 ± 0,31 | 1,07 ± 0,28 | 1,07 ± 0,29 | > 0,05 |
| LDL – C (mmol/L) | 2,24 ± 0,71 | 2,19 ± 0,79 | 2,21 ± 0,75 | > 0,05 |
| Β2microglobulin
(mg/L) |
23,54 ± 2,03 | 26,21 ± 1,50 | 25,13 ± 2,17 | < 0,05 |
– Nồng độ trung bình của Ure, Creatinin, Axit uric ở mức cho phép trên BN LMCK. Không có sự khác biệt có ý nghĩa thống kê về các chỉ số trên giữa hai nhóm lọc máu < 5 năm và ≥ 5 năm.
– Nồng độ Albumin ở nhóm LMCK ≥ 5 năm thấp hơn nhóm LMCK < 5 năm có ý nghĩa (p < 0,05).
– Nồng độ Beta 2 – microglobulin trung bình tăng cao cả ở hai nhóm, nhóm LMCK ≥ 5 năm có nồng độ tăng cao hơn nhóm LMCK < 5 năm có ý nghĩa thống kê (p < 0,05).
3.4.Khảo sát tỷ lệ cường cận giáp và các xét nghiệm liên quan
Tỷ lệ cường cận giáp trạng thứ phát ở đối tượng nghiên cứu
Bảng 3. 6. Tỷ lệ cường cận giáp thứ phát
| Năm LM
Tình trạng CCGTP |
LM CK< 5 năm
(n = 64) |
LMCK ≥ 5 năm
(n = 95) |
Tổng
(n = 159) |
p | ||||
| n | % | n | % | n | % | |||
| CCGTP
(PTH > 33 pmol/L) |
26 | 40,63% | 71 | 74,74% | 97 | 61,01% | < 0,001 | |
| KoCCGTP
(PTH ≤ 33 pmol/L) |
38 | 59,37% | 24 | 25,26% | 62 | 38,99% | < 0,001 | |
– Tỷ lệ cường cận giáp trạng thứ phát ở đối tượng nghiên cứu là 61,01 %.
– Nhóm LMCK ≥ 5 năm có tỷ lệ CCGTP là 74,74% cao hơn có ý nghĩa với nhóm LMCK < 5 năm là 40,63% (p < 0,001).
Bảng 3. 7. Nồng độ trung bình và mức độ tăng PTH
| Thời gian LM
Chỉ số |
Giới hạn | LMCK < 5 năm
(n = 64) |
LMCK ≥ 5 năm
(n = 95) |
Toàn bộ BN
(n = 159) |
p |
| PTH
pmol/L |
Thấp:<16,5
|
17
26,56% |
9
9,47% |
26
16,35% |
< 0,01 |
| BT:16,5-33 | 21
32,81% |
15
15,79% |
36
22,64% |
< 0,01 | |
| Cao: >33
|
26
40,63% |
71
74,74% |
97
61,01% |
< 0,01 | |
| Nồng độ TB | 36,56 ± 33,21 | 95,03 ± 90,33 | 71,36 ± 77,99 | < 0,01 |
– Nồng độ PTH trung bình tăng cao ở cả 2 nhóm nhưng nhóm LMCK ≥ 5 năm có nồng độ PTH trung bình cao hơn nhóm LMCK < 5 năm có ý nghĩa thống kê (p < 0,01).
-Tỷ lệ PTH theo mức độ tương ứng: ngưỡng thấp là 16,35%, bình thường 22,64% và cao là 61,01% theo phân loại của K/DOQI 2017
- Các xét nghiệm rối loạn Calci, Phospho, Alkaline phosphatase
Bảng 3.8. Xét nghiệm bilan Calci, Phospho và Akaline phosphatase
| Số năm LM
Chỉ số |
LMCK < 5năm
X̅ ± SD (n = 64) |
LMCK ≥ 5 năm
X̅ ± SD (n = 95) |
Tổng
X̅ ± SD (n = 159) |
p |
| Ca TP (mmol/L) | 2,31 ± 0,28 | 2,29 ± 0,25 | 2,30 ± 0,26 | > 0,05 |
| Ca hc (mmol/L) | 2,36 ± 0,29 | 2,36 ± 0,26 | 2,36 ± 0,27 | > 0,05 |
| Phospho (mmol/L) | 1,79 ± 0,62 | 1,87 ± 0,57 | 1,84 ± 0,59 | > 0,05 |
| CaxP (mmol2/L2) | 4,27 ± 1,79 | 4,39 ± 1,34 | 4,34 ± 1,66 | > 0,05 |
| ALP (mmol/L) | 60,97 ± 24,91 | 150,87 ± 197,53 | 111,68± 159,63 | < 0,01 |
– Nồng độ trung bình Ca TP, Ca hc ở 2 giai đoạn LMCK theo 5 năm không có sự khác biệt.
– Nồng độ Phospho trung bình và tích số Ca x P ở BN LMCK ≥ 5 năm cao hơn BN LMCK < 5 năm nhưng không có sự khác biệt, p > 0,05.
– Nồng độ ALP trung bình ở nhóm LM ≥ 5 năm cao hơn nhóm LMCK < 5 năm có ý nghĩa thống kê (p < 0,01).
Bảng 3. 9. Phân loại mức độ Calci, Phospho và CaxP
| Số năm LM
Chỉ số |
Giới hạn | LMCK < 5 năm
(n = 64) |
LMCK ≥ 5 năm
(n = 95) |
Tổng
(n = 159) |
p |
|
Ca hc (mmol/L) |
Thấp: < 2,1 | 6,25% | 11,58% | 9,43% | >0,05 |
| BT: 2,1-2,37 | 54,69% | 36,84% | 44,03% | ||
| Cao: > 2,37 | 39,06% | 51,58% | 46,54% | ||
| Phospho (mmol/L) | Thấp: <1,13 | 21,88% | 12,63% | 16,35% | >0,05 |
| BT:1,13-1,78 | 26,56% | 29,47% | 28,30% | ||
| Cao: >1,78 | 51,56% | 57,90% | 55,35% | ||
| CaxP (mmol2/ L2) | BT: < 4,4 | 59,36% | 50,53% | 54,09% | >0,05 |
| Cao: ≥ 4,4 | 40,64% | 49,47% | 45,91% |
– Tỷ lệ BN có nồng độ Ca, P, CaxP ở ngưỡng bình thường lần lượt là 44,03%, 28,30%, 54,09%.
– Không có sự khác biệt về tỷ lệ biến động nồng độ Calci, Phospho, tích số CaxP chia theo các ngưỡng thấp, bình thường, cao .
IV.BÀN LUẬN
Đặc điểm chung của đối tượng nghiên cứu
Phân bố theo tuổi, giới
Chúng tôi nghiên cứu trên 159 BN LMCK tại hình 3.1 có tỷ lệ nam, nữ là tương đương (53,46% nam và 46,54% nữ). Nghiên cứu của chúng tôi tương tự với các nghiên cứu tác giả Masatomo Taniguchi tỷ lệ nam/nữ lần lượt là 58% và 42% [1]. Tỷ lệ nam/nữ của tác giả Đỗ Vân Tùng là 54,1% và 45,9%; Vũ Đăng Mạnh là 51,4% và 48,6%; Phạm Thị Thuyên là 54,8% và 45,2% [2], [3], [4].
Hình 3.2 cho thấy tuổi trung bình là 52,58 ± 13,62, tuổi nhỏ nhất là 23 tuổi, cao tuổi nhất là 80 tuổi. BN ở nhóm 50 – 59 tuổi là chủ yếu chiếm 28,30 %, tương tự với tác giả Chieko Hamada đánh giá tình trạng quá sản tuyến cận giáp cho BN LMCK có độ tuổi trung bình là 52,2 ± 3,7 [5]. Nghiên cứu của Đỗ Vân Tùng có độ tuổi trung bình là 53,9 ± 14 tuổi. Nhóm tuổi 50 – 59 là chủ yếu chiếm 24,5% [2].
Phân bố bệnh nhân theo số năm lọc máu
Hình 3.3 cho thấy thời gian LMCK trung bình là 6,44 ± 4,02 năm. Có 1 BN LMCK 1 năm và 2 BN LMCK 18 năm.Tỷ lệ BN LMCK ˂ 5 năm (40,25%) thấp hơn nhóm BN LMCK ≥ 5 năm (59,75%), sự khác biệt không có ý nghĩa thống kê (p > 0,05). Tương tự nghiên cứu của Vũ Đăng Mạnh thời gian BN lọc máu trung bình là 6,63 ± 4,61 năm. Tỷ lệ BN trong nhóm LMCK < 5 năm là 43,2%, LMCK ≥ 5 năm là 56,8%[3].
Đặc điểm lâm sàng ở đối tượng nghiên cứu
Tăng huyết áp
Trong bảng 3.1 cho thấy có 116/159 BN tăng huyết áp chiếm 72,96%. Các nghiên cứu trên nhóm BN LMCK của Nguyễn Hữu Dũng thấy tỷ lệ tăng huyết áp trên BN LMCK tại bệnh viện Bạch Mai là 74,8%[6]; tác giả Hoàng Bùi Bảo tỷ lệ tăng huyết áp là 89,74%[7], tương tự kết quả nghiên cứu của chúng tôi.
Trị số huyết áp ở nhóm BN LMCK < 5 năm cao hơn nhóm BN LMCK ≥ 5 năm, sự khác biệt này không có ý nghĩa thống kê. Những BN lọc máu lâu năm hơn đã được điều trị và theo dõi huyết áp trong một thời gian dài cũng như hiệu quả điều chỉnh cân bằng nước điện giải tốt hơn, kiểm soát cân khô tốt hơn nên trị số huyết áp thấp hơn.
Thiếu máu, phù
Theo bảng 3.2 và 3.4 chúng tôi thấy: 81,13% thiếu máu với các mức độ. Nồng độ Hb trung bình là 93,49 ± 16,48 g/L. Không có sự khác biệt về triệu chứng của thiếu máu và nồng độ Hb trung bình giữa 2 nhóm. Chứng tỏ không có mối liên hệ về tình trạng thiếu máu, không thiếu máu với yếu tố khoảng thời gian LMCK phân chia theo nhóm 5 năm. Tuy nhiên, nghiên cứu ghi nhận có tình trạng thừa sắt dự trữ ở các BN lọc máu lâu năm. Nhóm LMCK ≥ 5 năm nồng độ Ferritin cao hơn có ý nghĩa so với nhóm LMCK < 5 năm, p < 0,05. Có lẽ ở những BN lọc máu lâu năm do sử dụng sắt, truyền máu nhiều dẫn đến tình trạng quá tải dự trữ sắt này.
Nhóm BN LMCK < 5 năm tỷ lệ phù cao hơn nhóm LMCK ≥ 5 năm (20,31% và 13,68%), sự khác biệt không có ý nghĩa thống kê. So với các nghiên cứu ở nhóm BN điều trị bảo tồn hoặc chuẩn bị lọc máu thì tỷ lệ phù của nghiên cứu này thấp hơn nhiều tỷ lệ phù trong nghiên cứu của tác giả Nguyễn Văn Thanh là 54%, tác giả Nguyễn Thị Huyền là 21,7%[8], [9] do BN được lọc máu nên giải quyết lượng dịch dư thừa tương đối tốt, đưa BN về cân khô nhanh và dễ hơn rất nhiều so với các BN chỉ điều trị nội khoa đơn thuần.
Một số triệu chứng của tình trạng cường cận giáp thứ phát
Các triệu chứng trong nghiên cứu theo thứ tự là chuột rút chiếm 56,60%, đau xương 54,71%, ngứa da 50,31%, đau khớp 41,50%, gãy xương 8,81% (chủ yếu là gẫy xương tự phát), biến dạng xương 3,14% và Calciphylaxis 0,63%. Các triệu chứng lâm sàng của CCGTP rất khó đánh giá và có nhiều nguyên nhân khác cũng gây nên những triệu chứng đó ở BN STM – LMCK.
Tình trạng ngứa ở BN STM – LMCK ngày nay vẫn chưa được hiểu biết rõ về cơ chế. Bảng 3.3 trong nghiên cứu cho thấy ngứa da gặp tỷ lệ cao (50,31%) và cao hơn trong nhóm LMCK ≥ 5 năm so với nhóm LMCK < 5 năm (52,63% và 46,87%). Sự khác biệt này không có ý nghĩa thống kê.
Triệu chứng chuột rút cũng không phải là dấu hiệu đặc trưng của hạ Ca huyết thanh ở BN LMCK. Ở những BN này, chuột rút còn do thay đổi áp lực thẩm thấu máu, mất dịch ngoại bào (do siêu lọc quá nhanh trong 1 giờ hoặc rút quá trọng lượng khô), bệnh lý thần kinh ngoại biên.
Đau xương và đau khớp cũng rất khó đánh giá chắc chắn có phải là triệu chứng của cường cận giáp hay không. Triệu chứng có thể chẩn đoán nhầm với hội chứng bàn chân không nghỉ hay bệnh thoái hóa dạng bột liên quan đến lọc máu do sự lắng đọng Beta 2 – microglobulin ở trong xương, khớp và gân. Trong nghiên cứu, nhóm BN LMCK ≥ 5 năm có tỷ lệ đau xương và đau khớp cao hơn. Theo chúng tôi, vấn đề này có liên quan đến thời gian lọc máu càng lâu thì các nguy cơ của BN về các bệnh loạn dưỡng xương, các bệnh lý thoái hóa bột càng tăng. Tuy nhiên sự khác nhau này chưa có ý nghĩa thống kê.
Gãy xương trong nghiên cứu gặp ở nhóm BN LMCK ≥ 5 năm cao là 11,57% cao hơn nhóm LMCK < 5 năm là 4,68%, sự khác biệt không có ý nghĩa thống kê. Các BN trong nghiên cứu bị gẫy xương đa số là gẫy tự phát. Ngoài các yếu tố nguy cơ gẫy xương chung như tuổi cao, giới nữ, trọng lượng cơ thể thấp, mãn kinh, tiền sử loãng xương, tiền sử gẫy xương trước đó, dùng các thuốc corticoid,…thì các yếu tố đặc trưng cho BN STM chính là các rối loạn xương khoáng, nồng độ PTH cao, thấp, thiếu hụt 1,25 (OH)2 D3, vitamin 25(OH), tiền sử ghép thận … đã làm cho tỷ lệ gẫy xương cao hơn cộng đồng dân số chung.
Điểm đặc biệt trong nghiên cứu này là chúng tôi gặp một tỷ lệ BN biến dạng xương và hoại tử da Calciphylasix, chỉ gặp trong nhóm BN LMCK ≥ 5 năm. Đây có lẽ là những dấu hiệu khá đặc hiệu cho tình trạng CCGTP. Vì vậy, đối với những BN LMCK kéo dài chúng ta cần chú ý các vấn đề này để điều chỉnh, tránh các biến chứng. Đặc biệt, chúng tôi gặp 1 BN có Calciphlaxis đã lọc máu 7 năm Đây là một triệu chứng rất hiếm gặp trên lâm sàng. BN này xuất hiện vết loét đã khô, hoại tử mô tại cẳng chân trái, vào viện được chẩn đoán loét hoại tử da, điều trị bằng phương pháp cắt lọc và ghép da, bỏ lọt chẩn đoán Calciphylaxis, điều trị theo hướng ngoại khoa, bệnh không cải thiện, diễn biến xấu đi do nhiễm trùng. Calciphylaxis được đặc trưng bởi các tổn thương da có đốm, sần sùi, đau và có thể tiến triển thành hoại tử mô, loét không lành, hoại tử, thường gặp ở chi dưới và có khả năng phải cắt cụt chi, nhiễm trùng huyết hoặc tử vong[10]. Theo Micheal Angelis nghiên cứu trên BN LMCK có 4,2% BN bị Calciphylaxis. Tất cả các BN này được điều trị bằng phẫu thuật tuyến cận giáp đều chữa lành được vết loét một cách đáng kể[11].
Đặc điểm cận lâm sàng của nhóm đối tượng nghiên cứu
Một số thông số sinh hóa cuả đối tượng nghiên cứu
Nồng độ trung bình của Ure, Creatinin, Axit uric, Albumin ở mức cho phép ở BN LMCK. Không có sự khác biệt về các chỉ số trên giữa hai nhóm lọc máu < 5 năm và ≥ 5 năm.
Nồng độ trung bình của Protein, Albumin, Cholesterol, Tryglycerid, HDL – C, LDL – C của các đối tượng nghiên cứu ở mức bình thường. Nồng độ Albumin ở 2 nhóm LMCK khác biệt có ý nghĩa (p < 0,05). Theo Rennee de Mutsert MSc (2009) chứng minh, nồng độ Albumin huyết thanh giảm 1 g/dL (tương đương 10 g/L) sẽ làm tăng nguy cơ tử vong ở BN LMCK lên 47%, ở BN lọc màng bụng là 38% và nguy cơ tử vong là do nhiễm trùng chứ không phải do suy dinh dưỡng [12]. Bên cạnh đó, rất có nhiều nghiên cứu ghi nhận giảm Albumin huyết thanh là yếu tố tiên lượng cho tử vong vì lí do tim mạch. Điều này cho thấy, nguy cơ tử vong và bệnh tật của nhóm LMCK ≥ 5 năm cao hơn nhóm LMCK < 5 năm có ý nghĩa thống kê.
Nồng độ Beta 2 – microglobulin tăng nhiều hơn ở nhóm LMCK ≥ 5 năm có ý nghĩa thống kê với p < 0,05, chứng tỏ BN càng lọc máu lâu năm càng lắng đọng Beta 2 – microglobulin trong cơ thể. Các quả lọc dùng trong thận nhân tạo thông thường không đào thải được Beta 2 – microglobulin nên BN đều có tình trạng ứ đọng Beta 2 – microglobulin. Các phân tử Beta 2 – microglobulin liên kết với nhau thành chuỗi phân tử Beta 2 – microglobulin lớn hơn, sợi amyloid. Vì vậy, ngay cả khi lọc máu bằng loại màng lọc high flux hay lọc màng bụng, sự đào thải Beta 2 – microglobulin tuy có tốt hơn nhưng cũng không đủ để giảm chất này về nồng độ bình thường trong huyết thanh. Hậu quả là lọc máu càng lâu thì tình trạng lắng đọng Beta 2 – microglobulin ở tổ chức càng nhiều. Tình trạng lắng đọng này gây nên bệnh lý thoái hóa bột có liên quan đến lọc máu, sự lắng đọng thành các sợi amyloid ở các khoang khớp, màng hoạt dịch gây nên tình trạng đau khớp cho BN lọc máu.
Khảo sát tỷ lệ cường cận giáp và các xét nghiệm liên quan
Theo Hội thận học quốc gia Hoa Kỳ – KDOQI (2017) khuyến cáo các nhà thận học duy trì nồng độ Ca – P, PTH cho BN lọc máu như sau: nồng độ Ca TP từ 2,1 – 2,37 mmol/L (8,4 – 9,5 mg/dL), nồng độ P trong khoảng 1,13 – 1,78 mmol/L (3,5 – 5,5 mg/dL), tích số CaxP ≤ 4,4 mmol2/L2 (55mg2 /L2), nồng độ PTH tối ưu từ 16,5 – 33 pmol/L (150 – 300 pg/mL) [13].
Tỷ lệ cường cận giáp thứ phát – nồng độ PTH
Trong nghiên cứu của chúng tôi, tỷ lệ BN LMCK có CCGTP (nồng độ PTH > 33pmol/L) là 61,01%, tương đồng với tác giả Vũ Đăng Mạnh là 68,9% [3], Hồ Hà Linh là 63,6% [14]. Trong nghiên cứu, nhóm LMCK ≥ 5 năm có tỷ lệ CCGTP cao hơn nhóm LMCK < 5 năm (74,74% và 40,63%). Sự khác biệt có ý nghĩa thống kê với p < 0,001. Điều này chứng tỏ thời gian lọc máu càng dài thì nguy cơ bị CCGTP càng tăng. Mặt khác, có lẽ nhóm LMCK ≥ 5 năm đã không được điều trị tình trạng rối loạn Ca – P ngay từ những năm đầu lọc máu hoặc thời gian STM kéo dài nên tỷ lệ CCGTP mới tăng cao như vậy. Không ít BN trong nhóm này đã không còn đáp ứng với điều trị nội khoa nữa mà cần phải can thiệp tuyến cận giáp.
Bảng 3.7, cho thấy rằng nồng độ PTH trung bình của BN LMCK đều cao hơn giới hạn cho phép ở mọi giai đoạn lọc máu cho dù BN đã được điều trị. Nhóm LMCK ≥ 5 năm có nồng độ PTH trung bình (95,03 ± 90,33 pmol/L) cao hơn nhóm LMCK < 5 năm (36,56 ± 33,21 pmol/L), sự khác biệt có ý nghĩa thống kê (p < 0,05). Nồng độ PTH chung cho tất cả BN nghiên cứu là 71,36 ± 77,99 pmol/L. Tương đồng về kết quả với các nghiên cứu. Nồng độ PTH trung bình ở BN LMCK của tác giả Đỗ Vân Tùng là 51,3 ± 58,4 pmol/L [2], tác giả Nguyễn Đăng Quốc là 491,59 ± 553,74 pg/mL [15].
Các xét nghiệm rối loạn Ca – P và ALP.
Nồng độ Ca huyết thanh
Nồng độ Ca TP trung bình ở đối tượng nghiên cứu là 2,30 ± 0,26 mmol/l, Ca hc là 2,36 ± 0,27 mmol/L, tương tự như nghiên cứu của Đỗ Vân Tùng là 2,32 ± 0,307 mmol/l [2]. Nồng độ trung bình Ca TP, Ca hc ở BN LMCK ≥ 5 năm tương đương BN LMCK < 5 năm, không có sự khác biệt. Tỷ lệ BN của chúng tôi có nồng độ Ca hc ở ngưỡng thấp là 9,43%. Theo lý thuyết, nồng độ Ca huyết thanh thấp là yếu tố gây tăng tiết hormon PTH của tuyến cận giáp, gây nên tình trạng CCGTP. Nhưng để đánh giá được ý nghĩa của nồng độ Ca huyết thanh thì chúng ta phải phân tích mối tương quan giữa Ca – P – PTH và ảnh hưởng của nồng độ P lên PTH huyết thanh. Mariano Rodriguez và cộng sự đã chứng minh sự tiết PTH của tuyến cận giáp tăng khi P huyết thanh tăng ngay cả khi nồng độ Ca huyết thanh duy trì được bình thường [16].
Nồng độ Phospho huyết thanh
Nồng độ P trung bình là 1,84 ± 0,59 mmol/L và sản phẩm CaxP là 4,34 ± 1,66 mmol2/L2, thấp hơn các nghiên cứu của các tác giả Hoàng Bùi Bảo nồng độ P huyết thanh và Ca x P là 2,73 ± 0,83 mmol/L và 76,83 ± 34,07 mg2/dL2 [7]. Kết quả nghiên cứu của Hoàng Bùi Bảo vượt quá hướng dẫn điều trị của hội Thận học Hoa Kỳ, do đối tượng nghiên cứu của tác giả đều chưa sử dụng thuốc. Điều đó cho thấy, ở nhóm BN LMCK nếu như không được điều trị thì nồng độ P huyết thanh và CaxP sẽ tăng rất cao.
Bảng 3.9 cho thấy, tỷ lệ BN có nồng độ P tăng là 55,35%, nếu chỉ xét riêng nhóm LMCK ≥ 5 năm, tỷ lệ tăng P là 57,90%. Nghiên cứu của chúng tôi cao hơn tác giả Singh S. tỷ lệ tăng Ca, P, CaxP lần lượt là 32%, 42%, 24% [18] nhưng thấp hơn Nguyễn Hoàng Thanh Vân [17] lần lượt là 72,68%, 97,43%, 81,82%. Tỷ lệ BN có tích số CaxP cao hơn mức khuyến cáo là 45,91%.
Chúng tôi nhận thấy tỷ lệ cao BN LMCK tăng chỉ số P và CaxP, cao hơn ngưỡng khuyến cáo của hội Thận học Hoa Kỳ, đặc biệt cao hơn ở nhóm BN LMCK trên 5 năm. Điều này cảnh báo nguy cơ tử vong của BN LMCK có liên quan đến tim mạch là rất lớn. Tăng CaxP là yếu tố nguy cơ gây Calci hóa mô mềm, da, lắng đọng Ca ở niêm mạc, tổ chức liên kết, tại các tạng và đặc biệt hệ thống tim mạch. Tác giả Laura Fajardo kết luận rằng tình trạng tăng P huyết thanh đã trở thành một yếu tố nguy cơ độc lập đối với tỷ lệ tử vong ở BN LMCK nếu P huyết thanh của BN cao hơn 2,1 mmol/L [19]. Điểm mạnh ở lọc máu chính là việc thải loại được P huyết thanh. Tuy nhiên, các kỹ thuật thẩm tách thường được sử dụng không loại bỏ được P thường xuyên hấp thụ từ lượng Protein cung cấp vào cơ thể. Chính vì vậy, Laura Fajardo cũng đã chỉ ra rằng, việc lọc máu 21 giờ mỗi tuần sẽ kiểm soát Phospho huyết thanh và sản phẩm CaxP tốt hơn [19].
Nồng độ Alkaline phosphatase
Alkaline phosphatase hay Phosphatase kiềm (ALP) là một enzym có vai trò quan trọng trong chuyển hóa Phospho. Phosphatase kiềm đặc hiệu cho xương được coi là một trong những marker tạo xương, phản ánh chức năng của tế bào và quá trình tạo xương [20]. Nghiên cứu của chúng tôi cho thấy nồng độ ALP trung bình là 111,68± 159,63 mmol/L. Nhóm LMCK ≥ 5 năm có nồng độ ALP là 150,87 ± 197,53 mmol/L, cao hơn nhiều so với nhóm LMCK < 5 năm là 60,97 ± 24,91 mmol/L có ý nghĩa thống kê với p < 0,01. Điều này chứng tỏ ALP tăng theo thời gian lọc máu. BN LMCK càng lâu năm sẽ phải đối diện với các tổn thương xương có liên quan đến suy thận.
KẾT LUẬN
Qua nghiên cứu 159 BN suy thận mạn lọc máu chu kỳ tại bệnh viện Hữu nghị Việt Tiệp, chúng tôi có một số kết luận như sau:
1.1.Đặc điểm lâm sàng:
– Thiếu máu 81,13%, phù 16,35 %.
– Triệu chứng lâm sàng của tình trạng cường cận giáp là: chuột rút 56,60%, đau xương 54,71%, ngứa da 50,31%, đau khớp 41,50%, gãy xương 8,81%, biến dạng xương 3,14% và Calciphylaxis 0,63%.
1.2. Đặc điểm cận lâm sàng:
– Số lượng Hồng cầu, Hemoglobin trung bình ở đối tượng nghiên cứu là: 3,07 ± 0,57 T/l và 93,49 ± 16,48 g/L. Ferritin huyết thanh ở nhóm LMCK ≥ 5 năm là 772,43 ± 772,13 ng/L, nhóm LMCK < 5 năm là 443,95 ± 394,13 ng/L (p < 0,05). Beta 2 – microglobulin ở nhóm LM ≥ 5 năm là 26,21 ± 1,50 mg/L, nhóm LMCK < 5 năm là 23,54 ± 2,03 mg/L (p < 0,05).
– Tỷ lệ nồng độ Ca, P, CaxP ở ngưỡng bình thường là 44,03%, 28,30%, 54,09%.
1.3. Tỷ lệ cường cận giáp thứ phát ở đối tượng nghiên cứu:
– Tỉ lệ cường cận giáp thứ phát là 61,01%, nhóm LMCK ≥ 5 năm là 74,74%, nhóm LMCK < 5 năm là 40,63% (p < 0,05).
– Nồng độ PTH trung bình là 71,36 ± 77,79 pmol/l, LMCK ≥ 5 năm có nồng độ PTH là 95,03 ± 90,33 pmol/L cao hơn nhóm LMCK < 5 năm là 35,56, ± 33,21 pmol/L (p < 0,05).
TÀI LIỆU THAM KHẢO
1. Taniguchi, M., et al., (2011) Comparison between Whole and Intact Parathyroid Hormone Assays. Therapeutic apheresis and dialysis : official peer-reviewed journal of the International Society for Apheresis, the Japanese Society for Apheresis, the Japanese Society for Dialysis Therapy,. 15 Suppl 1: tr. 42-9.
2. Đỗ Vân Tùng, Lý Thị Thoa, và Phùng Chí Kiên, (2018) Đánh giá tình trạng cường cận giáp thứ phát ở BN suy thận mạn tính giai đoạn cuối đã lọc mãu chu kỳ tại bệnh viện trung ương Thái Nguyên. Y học Việt Nam, 463(2): tr. 118-22
3. Vũ Đăng Mạnh, (2019) Khảo sát nồng độ PTH, calci, phospho huyết tương và mật độ xương trên bệnh nhân thận nhân tạo chu kỳ, Đại học Dược Hà Nội.
4. Phạm Thị Thuyên và cs,(2019) Rối loạn cân bằng Calci, phospho và hormon tuyến cận giáp ở bệnh nhân lọc màng bụng liên tục ngoại trú Tạp chí Y học dự phòng, 29(6): tr. 1-9.
5. Chieko Hamada, M.F., Tomoko Sakamoto, Michiko Koizumi et al, (2003) Evaluation of parathyroid hyperplasia by ultrasonographic examination in patient with end – stage renal failure before and at initiation of dialysis. Nephrology, 8: tr. 116-120.
6. Nguyễn Hữu Dũng, (2011) Thận nhân tạo – Kỹ thuật lọc máu cơ bản. NXB Bộ Y Tế, : tr. 47 – 50
7. Hoàng Bùi Bảo, (2006) Nghiên cứu rối loạn cân bằng Canxi – phospho và hóc môn cận giáp ở bệnh nhân suy thận mạn, Đại học Y Huế.
8. Nguyễn Văn Thanh, (2009) “Nghiên cứu mật độ xương và một số yếu tố liên quan ở bệnh nhân suy thận mạn chưa điều trị thay thế”, Luận văn Thạc sỹ Y học, trường Đại học Y Hà Nội.
9. Nguyễn Thị Huyền, Đỗ Gia Tuyển, Đinh Thị Kim Dung, (2009) Nghiên cứu tình trạng cường cận giáp thứ phát và tìm hiểu một số yếu tố liên quan ở bệnh nhân suy thận mạn chưa điều trị thay thế. Y học lâm sàng, Bệnh viện Bạch Mai,. 39: tr. 37 – 41.
10. Christiadi, D. and R.F. Singer, (2017) Calciphylaxis in a dialysis patient successfully treated with high-dose vitamin K supplementation. Clinical Kidney Journal, 11(4): tr. 528-529.
11. Angelis, M., et al., (1997) Calciphylaxis in patients on hemodialysis: A prevalence study. Surgery, 122(6): tr. 1083-1090.
12. de Mutsert, R., et al., (2009) Association Between Serum Albumin and Mortality in Dialysis Patients Is Partly Explained by Inflammation, and Not by Malnutrition. Journal of Renal Nutrition, 19(2): tr. 127-135.
13. KDIGO, (2017) Clinical Practice Guideline Update for the Diagnosis, Evaluation, Prevention, and Treatment of Chronic Kidney Disease–Mineral and Bone Disorder (CKD-MBD). Kiney international supplements 7.
14. Hồ Hà Linh, (2011) Nghiên cứu tình trạng tuyến cận giáp ở bệnh nhân thận nhân tạo chu kỳ, Trường Đại học Y Hà Nội.
15. Nguyễn Đăng Quốc (2019) Khảo sát rối loạn nồng độ Phospho huyết thanh và đánh giá kết quả điều trị tăng phospho bằng sevelamer HCL ( Sevla) ở bệnh nhân thận nhân tạo chu kỳ, Trường Đại học Y Hà Nội.
16. Rodriguez, M., et al., (2002) Pathogenesis of refractory secondary hyperparathyroidism. Kidney International, . 61: tr. S155-S160.
17. Nguyễn Hoàng Thanh Vân, (2015) Nghiên cứu nồng độ beta – Crosslaps, hormon tuyến cận giáp huyết thanh ở bệnh nhân suy thận mạn giai đoạn cuối, Đại học Y dược Huế.
18. Singh S, K. Upadhyay Dhungel, and G. Aryal, (2012) Value of Calcium and Phosphorous in chronic kidney disease patients under hemodialysis: A retrospective study. Journal of Pathology of Nepal,. 2: tr. 293-96.
19. Fajardo, L., et al., (2003) Evolution of serum phosphate in long intermittent hemodialysis. Kidney International, 63: tr. S66-S68.
20. Benyahia, M., et al., (2004) Bone mineral density, biochemical markers and skeletal fractures in haemodialysis patients. Nephrology Dialysis Transplantation, 19(8): tr. 2153-2154.






